2026年3月05日


急性腰痛症の実際と治療
今回のコラムでは、腰痛の中でも特に「ぎっくり腰」と呼ばれる急性腰痛症について解説します。腰痛と一口に言っても原因や症状の現れ方はさまざまで、軽い違和感から動作不能に近い強い痛みまで幅があります。その中で、ある日突然強い痛みに襲われるタイプが、一般にぎっくり腰と呼ばれます。
重い荷物を持ち上げた瞬間や踏ん張った拍子に鋭い痛みが走り、ほどなく動けなくなる。多くの方が思い浮かべる典型像でしょう。しかし実際には、咳やくしゃみ、軽い体のひねりといった些細な動作を契機に起こることもあります。朝起きた時点ですでに痛いなど、明確なきっかけが思い当たらない発症も珍しくありません。

なお、ぎっくり腰はドイツ語でHexenschuss(魔女の一撃)と呼ばれ、突然背後から撃たれたような強烈な痛みを表す言葉です。患者さんの実感に近い比喩といえます。
ぎっくり腰は医学用語ではありませんが、日本では診療の現場でも日常的に使われています。医学的には「急性腰痛症」と呼ばれ、筋肉・筋膜、椎間関節、靱帯、椎間板など複数組織への負荷や炎症が重なって、急性の強い痛みとして表面化する臨床症候群と考えられています[1,2]。
急性腰痛症の背景は大きく三つに整理できます。
一つ目は、急激な負荷による組織へのダメージです。筋線維や結合組織には微小な損傷が生じ、炎症反応が惹起されます。エキセントリック収縮などで筋節構造が乱れ、痛み受容器が刺激されることが知られています[3,4]。
二つ目は、日常負荷の蓄積です。長時間のデスクワークや立ち仕事などで腰への負担は少しずつ積み重なります。ある動作を契機に限界を超えると、強い痛みとして一気に表面化します[2]。
この過程で多くの方が自覚するのが、いわゆる「こり」の状態です。こりは単なる疲労感ではなく、筋線維レベルの微小損傷に続く炎症反応、局所の血流変化(微小循環の乱れ)、さらに神経筋制御の変化による筋の弛緩能低下(過緊張)が組み合わさった状態と考えられています[3–6]。炎症性メディエーターは痛み受容器の感受性を高め、血流低下は代謝産物のクリアランスを妨げ、結果として「少しの刺激でも痛みが出やすい準備状態」を作ります[5,6]。
朝の発症も、この延長で説明できます。就寝中は腰の動きが少なく起床時にこわばりやすい。そこに起き上がり動作が加わることで、すでに蓄積していた組織ストレスが一気に顕在化します[2,7]。寒冷環境や冷房は筋緊張を高め血流を低下させ、柔軟性を損なうため、発症リスクをさらに高めます[2,8]。

三つ目は、体幹筋力の低下や運動不足です。腹筋群・背筋群の支持力が低下すると、腰椎周囲の関節や靱帯に負担が集中しやすくなります。睡眠不足や心理的ストレスは筋緊張の亢進や回復力低下を通じて、痛みの出現や遷延に関与します[2,8]。
発症直後は、無理に動かさず痛みが最も軽い姿勢を優先します。横向きで膝を軽く曲げる、仰向けで膝下にクッションを入れる姿勢は多くの方で楽です。痛みを我慢して動き続けると、炎症と筋緊張が増悪し回復を遅らせます。
一方、痛みが少し落ち着いてきた段階では、完全安静を続けるより、痛みの出ない範囲で日常動作を段階的に再開する方が回復は早くなります。短時間の歩行などから少しずつ活動を戻すことが重要です[7,9]。長期の安静は筋力低下や可動域低下を招き、転帰を悪化させることが示されています[9]。
経過は個人差があり、数日でほぼ日常生活に戻れる方もいれば、1週間前後は動作時痛が残る方もいます。痛みが徐々に軽くなっているなら経過観察で構いませんが、数日たっても改善が乏しい、あるいは悪化している場合は医療機関を受診しましょう。
発熱、明らかな外傷、がん既往、排尿排便障害、会陰部感覚低下、進行性の筋力低下などの警告所見(”Red Flag”と言います)がある場合は、通常の急性腰痛症とは異なる可能性があり、早期の対応が必要となります[10]。
医療機関では、内服・外用の鎮痛、生活動作の工夫、必要に応じたリハビリを組み合わせて治療していきます[10,11]。最も多く用いられるのは非ステロイド系消炎鎮痛薬で、内服薬や湿布薬で使用します。緊急の所見「Red Flag」がない限り、画像検査の優先度はさほど高くなく、診察に基づく必要最小限の検査を行って治療を行うのが通常です[12]。
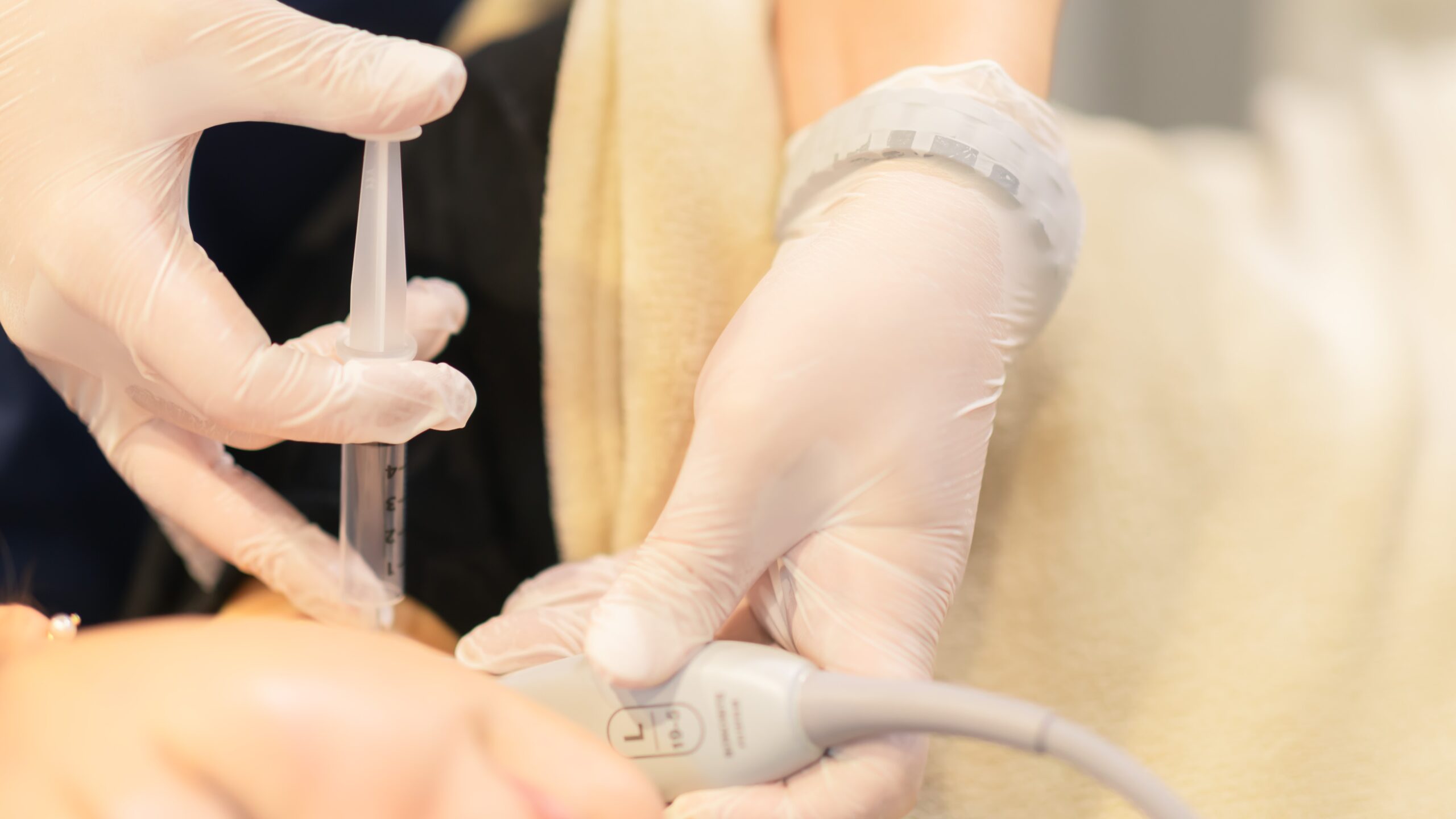
痛みが非常に強く、内服などの保存的治療だけでは立ち上がりや歩行が困難な場合、神経ブロック療法を検討します。強い疼痛は防御反応として筋緊張を固定化し、循環低下と過敏化を招く悪循環に陥りやすいため、ブロックで痛みを一時的に緩和し、動作を再開できるきっかけ”を作ることには臨床的意義があると考えられています[13]。

当院では、生活が著しく制限されている方に硬膜外ブロックを選択肢として提案しています。局所麻酔薬により痛み伝達を抑制し、早期の活動再開を後押しします。すべての症例に必要な治療ではありませんが、重症例では回復を助ける選択肢となりえます[13,14]。

回復後の再発予防では、負荷分散の生活習慣と体幹機能の維持が要です。長時間同一姿勢を避け、合間に体を動かす。ウォーキングなどの有酸素運動で循環と回復力を保ち、体幹筋の維持としてプランクなどを無理のない範囲で継続する。運動療法は腰痛の再発・慢性化リスク低下と関連します[2,7]。加えて、冷え対策、十分な睡眠、過度な疲労をためないことが「こり」を作らない土台になります[2,8]。
歴史をたどると、紀元前5世紀頃のヒポクラテス全集にも腰痛の記載があり、二足歩行の人類にとって腰痛は古くから身近な問題でした。
ぎっくり腰は適切な対応と治療で多くは改善が期待できます。強い痛みを我慢し続けず、早めに評価と疼痛コントロールを行うことで、回復までの期間を短縮できることも少なくありません。突然の腰痛でお困りの際は、無理をせず早めにご相談ください。
参考文献
1.Chiarotto A, Koes BW. Nonspecific Low Back Pain. N Engl J Med. 2022;386:1732–1740.
2.Hartvigsen J, et al. What low back pain is and why we need to pay attention. Lancet. 2018.
3.Proske U, Morgan DL. Muscle damage from eccentric exercise. Physiol Rev. 2001.
4.Clarkson PM, Hubal MJ. Exercise-induced muscle damage. Exerc Sport Sci Rev. 2002.
5.Sluka KA, et al. Inflammatory mediators and nociceptor sensitization. Am J Physiol Regul Integr Comp Physiol. 2003.
6.Nijs J, et al. Microcirculatory changes and muscle pain. J Pain Res. 2015.
7.Foster NE, et al. Prevention and treatment of low back pain. Lancet. 2018.
8.Rubin DI. Epidemiology and risk factors for spine pain. Neurol Clin. 2007.
9.Hagen KB, et al. Bed rest for acute low-back pain and sciatica. Cochrane Database Syst Rev.
10.Qaseem A, et al. Noninvasive treatments for acute, subacute, and chronic low back pain. Ann Intern Med. 2017.
11.Chou R, et al. Noninvasive Treatments for Low Back Pain. AHRQ Comparative Effectiveness Review.
12.Hall AM, et al. Do not routinely offer imaging for uncomplicated low back pain. BMJ. 2021.
13.Manchikanti L, et al. Epidural injections for lumbar radiculopathy and low back pain. Pain Physician. 2016.
14.Cohen SP, et al. Epidural steroids: a comprehensive review. Anesthesiology. 2013.